Miokardo infarktas – viena pavojingiausių širdies ir kraujagyslių sistemos ligų, kurios mirtingumas siekia iki 35 proc. Esu įsitikinęs, kad statistinius rodiklius galima ženkliai pagerinti, jei pacientai turi nesudėtingų įgūdžių atpažinti patologijos požymius ir suteikti pirmąją pagalbą. Čia noriu pakalbėti apie pagrindinius klinikinius ligos simptomus, diagnozę ir gydymą. Šios žinios vieną dieną gali išgelbėti gyvybes.
Kas tai yra
Pradėkime nuo apibrėžimo. Miokardo infarktas yra širdies raumens nekrozė, atsirandanti dėl ūmaus organo aprūpinimo krauju pažeidimo. Pagrindinis veiksnys yra išemijos trukmė. Jeigu dėl širdies mitybos stokos sukeltas skausmas viršija 15-20 min., tai negrįžtamų pakitimų išvengti nepavyks. 99,9% atvejų išsivysto kairiojo skilvelio infarktas, nes būtent jis prisiima visą pagrindinį krūvį.
Pagal susijusių audinių tūrį išskiriami:
- didelis židininis arba miokardo infarktas su q banga;
- mažas židininis arba miokardo infarktas be q bangos.
Esant Q bangai elektrokardiogramoje, patologija vadinama Q-miokardo infarktu.
Priežastys
Paprastai širdis gauna kraują per vainikinius kraujagysles.
Yra keletas veiksnių, dėl kurių gali sutrikti hemodinamika:
- Širdį aprūpinančių vainikinių arterijų aterosklerozinis pažeidimas. Be kraujagyslių spindžio susiaurėjimo, pastebimas apnašų išopėjimas ir trombozinių masių susidarymas šiuose židiniuose, o tai dar labiau apsunkina situaciją ir sukelia beveik visišką okliuziją.
- Ūminė arterijų trombozė. Kraujo krešuliai dažniausiai susidaro apatinių galūnių venose dėl ilgo fizinio neveiklumo ar venų varikozės.
- Užsitęsęs vainikinės lovos spazmas, kuris atsiranda dėl daugybės centrinės nervų sistemos patologijų (kraniocerebrinės traumos, sisteminio streso, neurozės ir kt.)
Gydytojai taip pat nustato keletą rizikos veiksnių, kurie prisideda prie kraujagyslių katastrofos vystymosi:
- diabetas;
- hipertenzija arba simptominė arterinė hipertenzija;
- blogi įpročiai (rūkymas, piktnaudžiavimas alkoholiu ir narkotikais);
- nutukimas (kūno masės indeksas didesnis nei 30);
- sėslus gyvenimo būdas;
- dislipidemija (padidėjęs bendrojo cholesterolio ir MTL cholesterolio kiekis);
- vyriška lytis;
- vyresni nei 45 metų.
Norėdami gauti daugiau informacijos apie rizikos veiksnius ir kaip su jais kovoti, spustelėkite nuorodą.
Esu tikras, kad turite bent kelis iš šių kriterijų. Jei jie nepašalinami laiku (daugumą jų galima ištaisyti), ateityje nepavyks išvengti tokios grėsmingos komplikacijos kaip miokardo infarktas. Nepamirškite, kad kuo anksčiau pradedama profilaktika, tuo mažesnė rizika susirgti rimta patologija.
Klasifikacija
Šios ligos sisteminimo principų yra daug ir jie skiriasi įvairiose šalyse. Pakalbėkime apie pagrindinius tipus, kurie turi praktinę reikšmę.
Priklausomai nuo nekrozės vystymosi stadijos, išskiriami šie etapai:
- Ūmiausias – iki 6 valandų nuo vystymosi pradžios. Būtent per šį laikotarpį galima bandyti pašalinti vainikinių arterijų okliuzijos priežastį, dėl kurios visiškai atkurta gyvybinė kardiomiocitų veikla.
- Ūmus - nuo 6 valandų iki 2 savaičių.
- Poūmis - nuo 14 dienų iki 2 mėnesių.
- Randavimo laikotarpis. Išsilaiko iki 5-10 metų, kai kuriais atvejais galima stebėti visą gyvenimą.
Ligos klasifikavimas pagal stadiją pagrįstas EKG požymiais. Diagnostikos subtilybes nagrinėsime vėliau.
Deja, statistika rodo, kad antrasis variantas pasitaiko tik 20 proc. Esant nedideliam pažeidimui, miokardo funkcijos praktiškai nesutrinka, o mirtinų komplikacijų (aneurizma su širdies tamponada, ūminis širdies nepakankamumas) išsivystymo tikimybė yra artima nuliui. Visi pacientai greitai grįžta į įprastą gyvenimą. Buvo atvejų, kai jie patys pabėgdavo iš skyriaus.
Klinikinis vaizdas
Ligos simptomatika yra labai įvairi.
Prodrominiu laikotarpiu (keletas valandų iki kraujagyslių komplikacijų) pacientus gali varginti:
- hipertenzinė krizė;
- nestabilios krūtinės anginos priepuolis (jei buvo išeminė širdies liga);
- aritmijų epizodai;
- bendros būklės pokyčiai (sujaudinimas, aštrūs galvos skausmai, gausus prakaitavimas).
Reikėtų įspėti apie bet kokius organizmo būklės pokyčius (ypač sulaukus 45 metų ir sergant sunkiomis širdies ir kraujagyslių ligomis). Visada rekomenduoju savo pacientams tokiose situacijose viską mesti, atsisėsti ar atsigulti į lovą, o tada pasimatuoti kraujospūdį ir pulsą. Jei yra pažeidimų, išgerkite atitinkamus vaistus, kuriuos iš anksto rekomendavo gydantis gydytojas, arba kvieskite greitąją pagalbą.
Tipiškas klinikinis vaizdas beveik visiems pacientams yra panašus.
Skausmas
Skausmo sindromas yra intensyvus ir visada lokalizuotas už krūtinkaulio. Švitinimas gali būti stebimas kairiajame petyje ir dilbyje, mentėje. Rečiau atsiranda diskomfortas gerklėje ir epigastriniame regione.
Svarbus požymis yra skausmo trukmė ilgiau nei 15 minučių ir visiškas ar dalinis nitroglicerino poveikio nebuvimas. Jei atsiranda panašių simptomų, nedelsdami kvieskite greitąją pagalbą. Jokiu būdu negalima vartoti analgetikų. Jie gali sulieti skausmo vaizdą ir užtikrinti akivaizdžią gerovę, kai nekrozė toliau progresuoja be simptomų.
Širdies funkcijos sutrikimas
Sergant q formuojančiu miokardo infarktu, gali būti širdies nepakankamumo požymių: mažų (dusulys iki 40 kvėpavimo judesių per minutę, neproduktyvus kosulys su kraujo dryželiais) arba dideli (kojų edema, odos blyškumas, akrocianozė, sąmonės netekimo epizodai) kraujotakos.
Nekrozės zonoje dažnai yra impulsų laidumo zonos, kurios užtikrina organo susitraukimą ir atsipalaidavimą.
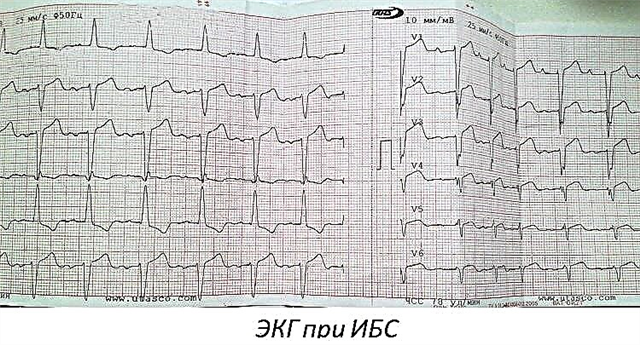
EKG dėl miokardo infarkto
Šiuo atveju dažniausiai pastebima:
- ekstrasistolė;
- prieširdžių virpėjimas;
- bet kokio laipsnio AV blokada;
- širdies nepakankamumas.
Praktika rodo, kad atsiradus tokioms komplikacijoms, mirtino baigties tikimybė kelis kartus padidėja, nes labai pablogėja vietinė ir bendra hemodinamika.
Didelį pavojų kelia netipinės miokardo infarkto formos:
- Pilvo - viršutinės pilvo dalies skausmas, pykinimas, vėmimas, pilvo pūtimas. Požymiai primena gastrito ar pankreatito paūmėjimą.
- Astma. Pasirinkus šią parinktį, greitai didėja dusulys, panašus į bronchinės astmos simptomus.
- Neskausmingas. Pacientams būdingas tik silpnumas ir įvairios komplikacijų apraiškos (odos spalvos pasikeitimas, sąmonės prislėgimas). Tipiškas diabetu sergantiems žmonėms.
- Smegenų - galvos svaigimas, sutrikusi sąmonė, kliedesys, haliucinacijos.
- Periferinis. Su šia forma skausmo širdies srityje visiškai nėra, tačiau jį galima pastebėti kitose kūno vietose: kairiajame mažajame piršte, apatiniame žandikaulyje, kaklo ir krūtinės ląstos stuburo dalyje.
- Edematinis... Per kelias minutes padidėja kojų ir vidinių ertmių tinimas, kai išsivysto ascitas, hepatomegalija.
Jei yra širdies ir kraujagyslių sistemos patologijų, bet koks kūno elgesio pasikeitimas turėtų jus įspėti. Nors tokių formų išsivystymo dažnis mažas (per pastaruosius metus sutikau apie 20 tokių pacientų, tai 1-2 proc. viso besikreipiančiųjų srauto), negalima jų ignoruoti.
Diagnostika
Pagrindinis ligos atpažinimo metodas yra EKG, kurią galima atlikti atvykus greitosios pagalbos automobiliui.
Elektrodų taikymo taškai atliekant elektrokardiogramą
Kreivės pokyčiai skiriasi priklausomai nuo miokardo infarkto stadijos.
Laikotarpis | Apraiškos |
Aštriausias | ST segmento pakilimas, Q banga išlieka teigiama. |
Aštrus | Patologinio Q atsiradimas, R bangos amplitudės sumažėjimas, ST segmento kilimo sulėtėjimas, palyginti su ankstesne stadija. T yra išlygintas (esantis izoliuotoje) arba neigiamas. |
Poūmis (šikinių pakitimų pradžios laikas) | Q banga išlieka, ST patenka į norminę padėtį (tiesėje), T yra smarkiai neigiamas. |
Cicatricial | Q buvimas, T banga palaipsniui grįžta į izoliaciją. |
Eksperto patarimas
Dabar yra daug elektroninių apyrankių, kurios, be laiko rodymo ir žingsnių skaičiavimo, leidžia įrašyti EKG keliais laidais (paprastai dviem). Elektrodų panaudojimo taškai parodyti nuotraukoje.
Jei norite patys atpažinti miokardo infarktą, tiesiog palyginkite, ar elektrokardiogramoje linija yra kaip katės nugara, kur R banga yra katės galva, ST segmentas yra nugara, o dešinė T kontūro pusė. yra nukarusi uodega. Pažvelkite į vaizdus. Tai gana paprasta, ar ne? Q-miokardo infarktas skirsis tik esant patologinei bangai.
Labai svarbu nustatyti nekrozės židinio lokalizaciją. Tai lengva aptikti užregistravus aukščiau nurodytus tam tikrų laidų pakeitimus:
- šoninė sienelė - I, aVL, V5, V6;
- skaidinys - V3;
- priekinė sritis - I, V1 ir V2;
- apatinė sienelė - II, III, avF;
- viršuje - V
Pakeliui, tiriant elektrokardiogramą, nustatomi įvairūs ritmo sutrikimai.
Reikėtų pažymėti, kad širdies priepuolis be q bangos turi tam tikrų skirtumų. EKG elementų įtampa (atstumas nuo pakėlimo ar nuleidimo) yra daug mažiau ryški, o pagrindinio didelio židinio pažeidimo (Q) požymio nėra.
Laboratorinė diagnostika
Yra ir kitų diagnozės patvirtinimo metodų. Jie apima:
- Pilnas kraujo tyrimas (yra leukocitozė, padidėjęs ESR);
- Troponino testas yra dryžuotų raumenų nekrozės žymuo. Tačiau tai taip pat bus teigiama, jei bus paveiktas bet kuris skeleto raumuo.
Abu metodai gali patvirtinti miokardo infarkto buvimą tik po 6-8 valandų ir atliekami stacionare po paciento hospitalizavimo.
Instrumentinė diagnostika
Paprastai tai neapsiriboja vien laboratoriniais tyrimais. Papildomą pagalbą gali suteikti koronografija – kontrastinės medžiagos suleidimas į vainikines arterijas, kuri vizualizuojama rentgeno nuotraukoje. Metodas leidžia įvertinti pažeidimo lokalizaciją, okliuzijos laipsnį, taip pat priimti sprendimą dėl tolesnio gydymo.
Pirmoji pagalba
Jei jūs ar jūsų artimieji susiduria su panašia nemalonia situacija, nepanikuokite.
Yra keletas dalykų, kuriuos galite padaryti, kad pagerintumėte bendrą būklę:
- Iškvieskite greitosios pagalbos komandą.
- Paguldykite pacientą ant lovos su pakelta galvūgaliu arba padėkite pagalves po nugara ir kaklu.
- Atidenkite krūtinę, atidarykite langus. Jums reikia kuo daugiau gryno oro.
- Kas 5 minutes po liežuviu duokite nitroglicerino arba Nitrospray. Prieš skiriant naują nitrovaistų dozę, svarbu būtinai kontroliuoti slėgį. Jei jis yra mažesnis nei 100/60 mm. rt. Art. arba artimi šiems skaičiams, tuomet vaistų tiekimas turėtų būti nutrauktas. Taip pat būtina stebėti širdies ritmą, kad jis neviršytų 100 dūžių / min.
- Duokite aspirino 300 mg dozę.
Jokiu būdu nenaudokite skausmą malšinančių ir kitų vaistų. Jie gali iškreipti skausmo vaizdą ir sukelti rimtesnių pasekmių.
Gydymas
Jei specialistai po apžiūros ir EKG diagnozavo: „Miokardo infarktas“, tuomet jie skubiai hospitalizuoja pacientą, suteikdami skubią pagalbą medicininiame vežime:
- "Acetilsalicilo rūgštis" 0,3, jei anksčiau nebuvo duota;
- "Bisoprololis" 0,0125;
- „Morfinas“ 1 ml 1% tirpalo – skausmui malšinti;
- "Atropinas" 0,1% 1 ml - su hipotenzijos ir bradikardijos požymiais;
- "Klopidogrelis" 0,3;
- „Heparinas“ – 70 vienetų kiekvienam paciento kūno svorio kilogramui, bet ne daugiau kaip 4000 vienetų;
- deguonies terapija – esant dusuliui ar kitiems kvėpavimo nepakankamumo požymiams.
Pacientas pristatomas į širdies chirurgijos ligoninės reanimacijos skyrių. Jei nuo infarkto momento praėjo mažiau nei 6 valandos, atliekama sisteminė arba lokali trombolizė. Vėliau vainikinių arterijų šuntavimas arba sienos sustatymas.
Ligoninėje skiriamas simptominis gydymas.
Gydymo metodai:
- Aritmijų vystymosi prevencija. Vartojami b-blokatoriai („Metoprololis“, „Atenololis“, „Karvedilolis“), kalcio kanalų antagonistai („Verapamilis“, „Amiodaronas“, „Nifedepinas“).
- Tromboembolinių komplikacijų prevencija (Heparinas, Ksarelto, Kleksanas).
- Skausmo malšinimas (Fentanilis ir Droperidolis).
- Pakartotinės miokardo išemijos prevencija ("Nitroglicerinas", "Izosorbido dinitratas").
Išėjus iš intensyvios terapijos (2-3 dienos), skiriama griežta dieta, mažinant maisto kiekį ir jo kaloringumą. Aštrus, keptas, riebus maistas neįtraukiamas. Maitinimas turėtų būti dažnas – iki 6-8 kartų per dieną.
Asmeninė patirtis rodo, kad pacientai, kurie patys nebandė stabdyti angininio skausmo, o skubiai kreipėsi į medikus, turi didesnę tikimybę gauti palankią baigtį. 10% atvejų stebimas visiškas širdies raumens atsigavimas.
Klinikinis pavyzdys
Pasitaiko situacijų, kai klinikinis miokardo infarkto vaizdas yra taip menkai išreikštas, kad pacientai tam neskiria deramos reikšmės ir nesikreipia pagalbos į specialistus.
Pacientas D. 59 m. Ji atėjo pas mane dėl skundų dėl dažnų krūtinės skausmų, kojų edemos atsiradimo ir pilvo apimties padidėjimo, dusulio einant trumpus atstumus.
Fizinės apžiūros metu nustatytas kraujospūdžio padidėjimas (165/105 mm Hg), akrocianozė, kojų edema ir ascitas. Širdelės girdisi plaučiuose (apatinėse dalyse), II akcento tonas virš aortos. Kairysis širdies kraštas pasislenka į kairę (2 cm į išorę nuo vidurio raktikaulio linijos).
Apžiūros metu buvo nustatyta diagnozė: „IŠL. Stabili krūtinės angina. 3FK. Būklė po miokardo infarkto. GB 3 valg. AG 2 valg. P4. H2b. LVD, mikroalbuminurija“.
Pagrindiniai diagnostikos metodai buvo šie:
- EKG (dešiniosios širdies perkrova, KSŠ, kaklo pokyčiai po miokardo infarkto);
- Echo-KG (kairiojo skilvelio, LVD ir LVH priekinių ir šoninių sienelių hipokinezija);
- OAM (mikroalbuminurija - 0,03 g / l);
- paprasta OGK rentgenografija (spūstis plaučiuose, padidėjęs CTE).
Pasirodo, pacientas praeityje (maždaug prieš 4-5 metus) patyrė miokardo infarktą, kai buvo pažeista priekinė kairiojo skilvelio dalis. Jokia terapija nebuvo paskirta, širdies sritys nustojo tinkamai veikti, dėl ko dėl masinio miokardo pertvarkymo atsirado sąstingis mažuose ir dideliuose kraujotakos ratuose. Rekomenduojami vaistai: "Enalaprilis", "Hidrochlorotiazidas", "Nitroglicerinas - skausmui už krūtinkaulio", "Izosorbido dinitratas", "Mesidol", "Curantil". Tokia terapija sulėtins patologinius pokyčius ir pailgins paciento gyvenimą.
Taigi patologija yra rimta problema, galinti nusinešti žmogaus gyvybę. Ištikus miokardo infarktui, ypač patvirtintam klinikinių požymių gausa, reikia skubiai pradėti teikti pirmąją pagalbą, prieš tai iškvietus gydytojų komandą. Tik pasitikintys veiksmai ir visiška ramybė suteikia sėkmės vilčių.